一般不妊治療
不妊治療は一般不妊治療(タイミング法と人工授精)と生殖補助医療(体外受精・顕微授精)に分けられます。一般不妊治療は、体の自然な働きを生かし、卵子と精子が体内で受精して妊娠の成立を目指す方法です。この方法で妊娠が成立しない場合、または妊娠の見込みが難しいと判断される場合には、体外受精へと進みます。
タイミング法
排卵の時期を特定し、排卵のタイミングに合わせて、1~2回の性交渉を指導することによって妊娠率を上げる方法です。
タイミング法の適応
以下のような状況が当てはまる場合、タイミング法を検討しますが、状況に応じて適切に判断・対応することが重要です。
- 排卵障害:月経不順、排卵のタイミングが分からない
- 性交渉の回数が少なく、排卵のタイミングと性交の時期が合っていない
- 卵管検査には明らかな異常がない
- 精液検査に大きな異常がない
- 比較的年齢が若い、不妊期間が短い
タイミング法の流れ
月経周期や体調の違いにより、受診の時期や進め方については個別に適切な判断が必要となります。また、同じ方であっても、周期ごとに状況が変化するのはごく自然なことです。
そのため、以下に示す流れはあくまで代表的な例であり、目安としてご参考ください。
-
月経開始3日目 排卵誘発剤処方(完全自然周期の方は不要)
月経開始3日目に、超音波検査で卵巣内の卵胞状態を確認します。その後、卵胞の発育を促す薬(排卵誘発剤)を処方します。排卵誘発剤を使用しない自然周期の方は、このステップを省略できます。 -
月経開始12日目 卵胞チェック、タイミング指導
超音波検査と血中ホルモン測定にて、卵胞の発育状況を確認し、排卵の時期を予測します。それを基づいてタイミング指導を行います。排卵の2日前ぐらい~排卵当日は妊娠しやすい時期だといわれております。医師から予測した妊娠しやすいタイミングをお伝え、性交渉を行っていただきます。 -
妊娠判定
排卵の2週間後ぐらい、ご自身で妊娠検査薬を使用し、妊娠の確認をしてください。陽性になった場合は、8日~10日後詳しい検査(胎嚢の確認)を行いますので、ご来院ください。
人工授精
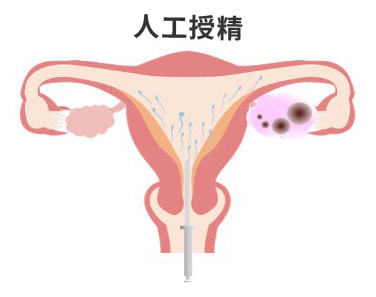
人工授精は、排卵の時期を特定し、排卵のタイミングに合わせて、精製・濃縮した良好精子を子宮の奥まで注入することで妊娠率を高める方法です。AIH(Artificial Insemination by Husband:配偶者精子による人工授精)や、IUI(Intrauterine Insemination:子宮内人工授精)と略称されることもあります。タイミング法で妊娠に至らない場合や、自然妊娠が難しいと考えられる状況で検討されます。
人工授精の適応
- 性交障害:勃起障害や腟内射精障害など性交が困難な場合
- 軽度の精液所見不良:精子数減少や運動率低下など軽度異常がある場合
- 頸管因子:ヒューナーテスト不良など頸管因子が疑われる場合
- 原因不明不妊:検査で明らかな異常がないが妊娠に至らない場合
人工授精の流れ
月経周期や体調の違いにより、受診の時期や進め方については個別に適切な判断が必要となります。また、同じ方であっても、周期ごとに状況が変化するのはごく自然なことです。
そのため、以下に示す流れはあくまで代表的な例であり、目安としてご参考ください。
-
月経開始3日目 排卵誘発剤処方(完全自然周期の方は不要)
月経開始3日目に、超音波検査で卵巣内の卵胞状態を確認します。その後、卵胞の発育を促す薬(排卵誘発剤)を処方します。排卵誘発剤を使用しない自然周期の方は、このステップを省略できます。 -
月経開始12日目 卵胞チェック
超音波検査と血中ホルモン測定にて、卵胞の発育状況を確認し、排卵の時期を予測します。排卵日に合わせて、人工授精の日程を決定します。 -
月経開始14日目 人工授精
当日に採取した精液を精製し、運動性の高い良好精子を回収します。その後、カテーテルを用いて子宮内に注入します。精子の注入自体はおよそ5分程度で完了する処置で、処置後に特別な安静は必要ありません。 -
妊娠判定
2週間後頃妊娠検査薬を使用し、妊娠の確認をしてください。陽性になった場合は、8日~10日後詳しい検査(胎嚢の確認)を行いますので、ご来院ください。
精子の採取について
日程が決まりましたら、「採精カップ」をお渡しして、ご自宅での採精および持参時の注意事項についてご案内いたします。院内での採精をご希望の場合は、その際にご相談ください。
人工授精の費用
保険適用で、1回あたり5,460円です。
年齢や実施回数に制限はありません。
当院での一般不妊治療の特徴
- 排卵誘発剤に頼らず、自然周期のタイミング法と人工授精を基本としています。
月経周期が長めの方、月経不順の方、無月経の方、月経周期が不安定の方などには、必要に応じて排卵誘発剤を内服していただきます。頻度が低いですが、内服薬だけで効果が不良な場合には、少量の注射を併用することもあります。 - 排卵時期の特定は、超音波による卵胞サイズの計測だけでなく、血中ホルモン値の測定も組み合わせて行うことで、より正確に排卵のタイミングを確認できます。血中ホルモン値の測定は、院内での迅速検査により約40分で結果が得られます。
- 個々の患者様の年齢、卵巣機能、不妊期間、不妊原因、治療歴などをしっかり把握し、ステップアップのタイミングを見極め、その方の状況に合わせて個別的な治療を心がけております。
不妊治療の
ステップアップについて
不妊治療は、まず「タイミング法」を3~6回行い、その後「人工授精」を3~6回行って、必要に応じて「体外受精」へステップアップしていくのが一般的です。
人工授精の妊娠率は、1周期あたりおおよそ5~10%程度だといわれています。年齢や不妊原因、またご希望などにより個別な判断となりますが、おおむね3回程度行っても妊娠に至らない場合は、体外受精へのステップアップを検討する目安となります。状況によっては、治療の適切なタイミングを逃さないために、タイミング法や人工授精を省略して、最初から「体外受精」をおすすめする場合もあります。
- ステップアップを早めに考慮すべき方の例
-
- 卵巣予備能(AMH)が低下している方
- 卵巣機能不全の兆候(例:基礎レベルのFSH値が高い)がある方
- 子宮内膜症を合併している方
- 卵巣の手術歴がある方
- パートナーの精液所見が著しく不良な場合
- 35歳以上、特に37歳を超えている方
治療は「順番通りにゆっくりやる」のが必ずしも最善とは限りません。漫然とタイミング法や人工授精を続けてしまうことで、妊娠のチャンスを逃がす可能性もあります。
当院は皆さまお一人おひとりの年齢や体質、これまでの治療歴などをしっかり把握したうえで、最適な治療方針をご提案いたします。治療へのご考え方を尊重し、十分にご相談いただいた上、ご納得いただける治療方針とペースで治療を進めてまいります。
