先進医療とは
「先進医療」とは、現時点で保険診療として認められていない先進的な医療技術等について、安全性・有効性の評価を行いながら、保険診療との併用を可能にする制度です。先進医療にかかる費用は自費負担となりますが、一般の保険診療と同じ治療の中で組み合わせて行うことが可能です。さらに、自治体によっては、先進医療に対する助成制度が利用できる場合があります。詳しくは、自治体のホームページで最新情報をご確認ください。東京都の方はこちらのページをご参照ください。東京都特定不妊治療費(先進医療)助成事業の概要 東京都福祉保健局 (tokyo.lg.jp)
当院で実施している先進医療
当院では、多数の先進医療の認可を受けております。患者さま一人ひとりの状況を踏まえ、必要に応じて適切な方法をご提案いたします。ご希望やご不明な点がございましたら、どうぞご遠慮なく医師へご相談ください。
IMSI(強拡大顕微鏡による形態良好精子の選別) 11,000円
IMSI((Intracytoplasmic Morphologically Selected Sperm Injection)は、通常の顕微授精(ICSI)よりも高倍率で精子を観察し、形態的に良好な精子を選別する方法です。
従来の顕微授精(ICSI)では、400倍の顕微鏡下で運動性が高く、形態的に良好と思われる精子を選別し、卵子に注入します。しかし、顕微鏡下に「良好」と判断された精子であっても、1000倍以上の強拡大顕微鏡で観察すると、頭部に微細な空胞が認められる場合があります。このような精子を用いてICSIを行うと、着床不成功や流産の原因となる可能性が指摘されています。
そのため、高倍率で精子を観察し、より良質な精子を選択することで、受精率や胚発育への良好な影響が期待されます。
PICSI(ヒアルロン酸を用いた生理学的精子選択術) 25,000円
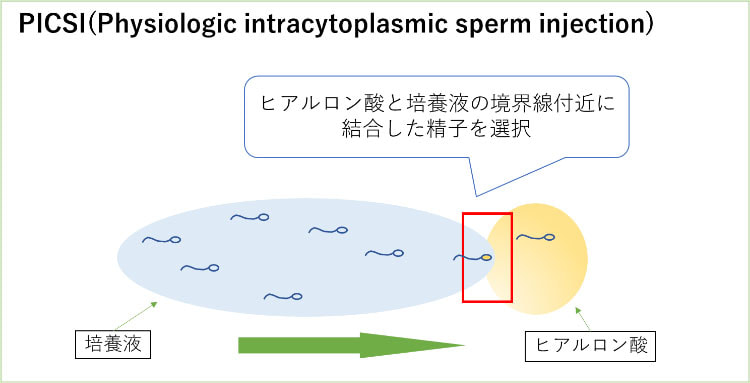
PICSI (Physiologic Intracytoplasmic Sperm Injection)
は、成熟精子はヒアルロン酸に結合するという特性を利用した新しい精子選別方法です。
成熟した精子は未熟な精子に比べてDNAの損傷が少ないと言われています。通常の顕微授精では、培養士が運動性や形態が良好な精子を選別して卵子に注入しています。しかし、運動性や形態が良好な精子であっても成熟しているとは限りません。PICSIでは、ヒアルロン酸に結合した形態が良好な精子を成熟精子として選別し卵子に注入することで、通常のICSIと比べて流産率の低下が期待されています。
Zymōt(膜構造を用いた生理学的精子選択術) 30,000円
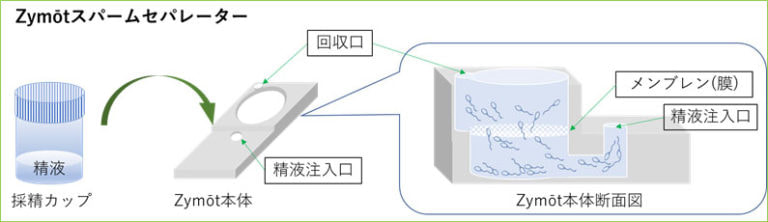
Zymōt(ザイモート)は、特殊な膜構造を持つスパームセパレーターを用いて、遠心分離を行わずに、運動性や形態の良好な精子だけを選び出す方法です。
通常の精子精製では「密度勾配遠心法」を用い、精子の密度の差を利用して良好精子を回収しますが、遠心分離の力で精子に物理的な負担がかかる場合があります。Zymōtでは、精液と培養液を特殊な容器に入れ、膜(メンブレン)を通過できる運動精子のみを自然に集める仕組みを採用しています。遠心分離を行わないため、精子への物理的損傷が少なく、DNAの断片化が少ない精子を選択できます。その結果、受精率や胚発育、胚盤胞形成率の向上、妊娠率の改善が期待されます。
ただし、すべての症例で必ず使用する必要はなく、体外受精で反復して結果が出ない方や精子の質に問題がある場合などに導入を検討しています。
タイムラプス(タイムラプス撮像法による受精卵・胚培養) 33,000円
タイムラプスは、顕微鏡とカメラを内蔵した胚培養装置(インキュベーター)で、胚を外に取り出すことなく一定間隔で連続的に撮影を行い、胚の発育を詳細に観察できるシステムです。
従来のインキュベーターと比べてより安定した環境下での培養・観察を行えるため、胚のストレスを軽減し、良好胚の発生促進が期待されます。また、連続的に胚の写真が撮影されていることで、より正確な受精確認や詳細な発育過程の把握が可能となり、移植する胚の選択に役立っています。
タイムラプスが導入された各施設より、全年齢層の患者様に対する胚盤胞発生率の向上だけでなく、妊娠率の向上や流産率の低下が報告されています。
ERA(子宮内膜受容能検査) 137,500円
子宮内膜受容能検査(Endometrial Receptivity Analysis、ERA)は、子宮内膜の遺伝子発現を解析することで、最適な着床時期(着床ウィンドウ)を特定する検査です。子宮内膜着床能検査とも呼ばれています。
この検査は、良好な胚を複数回移植しても妊娠に至っていない方、いわゆる体外受精反復不成功の方を対象に行われます。報告によると、ERAの検査を受けた25%の患者様で、移植のタイミングがずれていたことが判明しています。着床のタイミングを個別化することで、着床率・妊娠率の改善を目指します。
検査方法
- 1. 子宮内膜の準備
- 月経開始2~3日目から、ホルモン補充周期と同様に子宮内膜を移植に向けて準備を行います。
- 2. 子宮内膜の採取
- 従来の移植の予定日に移植は行わず、子宮内膜を採取します。採取方法は子宮体がんの検診と同じで、通常数分程度で終了し、痛みも軽度です。まれに器具の挿入が難しい場合があります。
- 3. 解析
- 採取した子宮内膜の検体を用いて、遺伝子発現解析を行います。
結果は2〜3週間後に出ます。 - 4. 結果説明・治療方針の検討
-
- 受容期:子宮内膜が着床可能な状態。次回移植では、ERA検査と同じタイミングで準備を行います。
- 非受容期:子宮内膜が早すぎる場合は移植時期を遅らせ、遅すぎる場合は時期を早めて移植します。
EMMA / ALICE(子宮内細菌叢検査) 77,000円
EMMA(Endometrial Microbiome Metagenomic Analysis)は、子宮内膜細菌叢を解析し、着床に適した環境かを評価する検査です。
健常な子宮内膜ではラクトバチルス(乳酸菌)が優位であることが望ましいとされています。
ラクトバチルスが少なく細菌バランスが乱れている場合、妊娠率が低くなる可能性があるため、細菌叢を解析し整えることで妊娠率向上を目指します。
ALICE(Analysis of Infectious Chronic Endometritis)は、慢性子宮内膜炎の原因となる炎症性細菌の有無を確認する検査です。
慢性子宮内膜炎は、着床不全だけではなく、流産のリスクにも関与するとされています。原因菌を特定し適切な治療を行うことで、子宮内環境の改善・妊娠率の向上・流産率の低下が期待されます。
検査方法
- 1. 子宮内膜の採取
-
当院では 着床時期に合わせて子宮内膜の採取を行います。採取方法はERA検査と同様です。
- 反復流産の方:EMMA / ALICE 単独で実施します。
- 反復着床不成功の方:ERAと同時に行うことが多いです。
- 2. 解析
- 採取した子宮内膜の検体を用いて、遺伝子発現解析を行います。
結果は 2〜3週間後 に出ます。 - 3. 結果説明・治療方針の検討
-
- ラクトバチルスが少ない場合:乳酸菌膣剤を用いたプロバイオティクス治療を検討します。
- 慢性子宮内膜炎原因菌が検出された場合:推奨される抗菌薬治療を実施します。
子宮内膜スクラッチ(子宮内膜擦過術) 11,000円
子宮内膜スクラッチは、着床率を改善させるために、移植前の周期に子宮内膜を軽くこすり、刺激を与える処置です。
反復着床不成功(着床不全)の原因の一つとして、ホルモンや胚因子に対する子宮内膜の反応異常があり、その結果として胚受容能が低下している可能性が考えられています。子宮内膜に軽い刺激を与えることで、免疫応答や着床因子の分泌が促され、着床率が向上する可能性があります。
処置は、子宮体がん検査で行う子宮内膜採取と同様の器具を子宮内に挿入し、数回回転させて子宮内膜を刺激する方法で行われます。通常数分程度で終了し、痛みも軽度です。まれに器具の挿入が難しい場合があります。
SEET法(子宮内膜刺激胚移植法) 33,000円
子宮内膜刺激胚移植法(Stimulation of Endometrium – Embryo Transfer, SEET法)は、胚移植の2~3日前に胚培養液を子宮内に注入することで、子宮内膜の胚受容能を高め、妊娠率・着床率の向上を目指す胚移植法です。
方法
- 1. 培養液の凍結保存
- 胚盤胞凍結の際に、体外培養に使用された培養液も凍結保存します。この培養液には、受精卵の成長過程で排出される伝達物質が含まれていると考えられています。
- 2. 子宮内への注入
- 移植周期に決定された移植日の2~3日前に、凍結した培養液を融解し、胚移植と同様のカテーテルで子宮内に注入します。なお、培養液を凍結保存していない場合は、未使用の培養液を用いる簡易的な方法もあります。
- 3. 胚移植
- 通常通りの胚移植を行います。
